Antiretroviraalit
Nykymaailmassa Antiretroviraalit on aihe, joka on kiinnittänyt kaikenikäisten ja -taustaisten ihmisten huomion. Antiretroviraalit on aihe, joka herättää edelleen kiinnostusta ja keskustelua joko historiallisen merkityksensä, nykyaikaiseen yhteiskuntaan tai populaarikulttuuriin kohdistuvan vaikutuksensa vuoksi. Kun tutkimme Antiretroviraalit:n eri puolia, on tärkeää ymmärtää sen merkitys ja ulottuvuus jokapäiväisessä elämässämme. Tämän artikkelin avulla pyrimme syventymään Antiretroviraalit:n merkitykseen ja relevanssiin, analysoimalla sen vaikutuksia eri alueilla ja tarjoamalla kattavan näkökulman tähän kiehtovaan aiheeseen.
Antiretroviraalit (ARV) ovat lääkeryhmä, joiden tarkoitus on HIV:n lisääntymisen estäminen. Antiretroviraalien ansiosta HIV:stä johtuvaa kuolleisuutta on onnistuttu vähentämään merkittävästi. Vuodesta 1997, jolloin antiretroviraaliyhdistelmälääkitys (HAART) otettiin käyttöön, aids-kuolleisuus on monissa länsimaissa vähentynyt. Sitä ennen käytettiin lähinnä yhtä tai kahta ARV-lääkettä samanaikaisesti, jolloin resistenssi kehittyi suhteellisen nopeasti. Hoidon tavoite on saada virusmäärä niin pieneksi, ettei sitä pysty mittaamaan eli alle 40 kopiota millilitrassa. Antiretroviraalilääkkeitä on useita ryhmiä; käänteiskopioijaentsyymin estäjät (nukleosidiset ja ei-nukleosidiset), proteaasin estäjät, integraasinestäjät, CCR5 -estäjät ja pistettävä fuusionestäjä vaikuttavat viruksen eri elinvaiheisiin. Paras hoitovaste saavutetaan yhdistelemällä useita eri antiretroviraalilääkkeitä. Lääkkeiden saatavuus länsimaissa on hyvä, mutta niiden kallis hinta ja logistiset ongelmat ovat vaikeuttaneet niiden käyttöönottoa kehitysmaissa.
Historia

Ensimmäinen HIV-lääke oli tsidovudiini eli AZT. Yhdiste kehitettiin jo 60-luvulla syöpälääkkeeksi, mutta se ei saanut hyväksyntää. Se otettiin käyttöön vuonna 1986. Vaikutukset HIV-positiivisten tilaan olivat aluksi dramaattisen hyvät, mutta resistenssi kehittyi nopeasti. Seuraavaksi käyttöön otettu lääke oli didanosiini. Kuitenkin vasta vuonna 1997 käyttöön otettu korkea-aktiivinen antiretroviraalihoito HAART mullisti HIV:n hoidon ja antoi pitkäaikaiset ja hyvät tulokset. Nykyään HIV-lääkkeitä voidaan ottaa vain yksi annos päivässä.
Ryhmät
Mitään näistä lääkkeistä ei saa käyttää yksinään vaan aina yhdistelmänä.
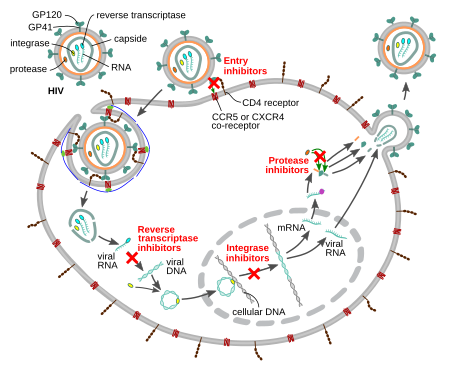
- Nukleosidiset käänteiskopioijaentsyymin estäjät vaikuttavat lopettamalla HIV:n RNA:n muuntamisen DNA:ksi ja katkaisevat HIV:n DNA -ketjun
- Ei-nukleosidiset käänteiskopioijaentsyymin estäjät estävät kilpailemattomasti viruksen käänteiskopioijaentsyymin toimintaa vaikuttamalla täysin eri kohtaan kuin edellä mainuttu ryhmäselvennä
- Proteaasin estäjät estävät viruksen proteaasientsyymeitä toimimasta, jolloin viruksista tulee epäkypsiä ja kykenemättömiä lisääntymään, koska niiden kuori ei kehity normaalisti
- CCR5-estäjät eivät vaikuta itse virukseen, vaan elimistön omiin solureseptoreihin, joita virus tarvitsee päästäkseen solun sisälle; joiltain ihmisiltä puuttuu synnynnäisesti tämä reseptori, ja lääkitys perustuu tähän. Tätä lääkettä käytetään vain potilailla, joiden virus on testattu R5-trooppiseksi eli CCR5-hakuiseksi. Ryhmän ainoa lääke on maraviroki.
- Integraasinestäjät estävät integraasientsyymin toimininnan. Integraasientsyymiä tarvitaan liittämään HIV:n perimä T-solujen DNA:han.
- Fuusionestäjä on ainoa injisoitava HIV-lääke ja yleensä viimeinen vaihtoehto. Se on monoklonaalinen vasta-aine, joka estää HIV:tä pääsemästä solun sisään, koska se salpaa viruksen gp41-reseptoria.
- Farmakokineettiset tehostajat eivät yksinään tehoa HIV:hen. Niitä käytetään parantamaan varsinaisten HIV-lääkkeiden hyötyosuutta tai pidentämään puoliintumisaikaa (ritonaviiri pienillä annoksilla ja kobisistaatti).
Lääkehoidon aloitus
Pelkkä HIV-positiivisuus ei ole aihe lääkityksen aloittamiseen. HIV-lääkitys suositellaan aloitettavaksi, kun CD4+ auttajasolumäärä on laskenut alle 0.350×109/litra. Tutkimusten perusteella tiedetään ennusteen olevan huonompi, kun lääkitys aloitetaan vasta auttajasolumäärän pudottua mainitun rajan alle. Lääkehoidon tavoitteena on saada virusmäärä niin pieneksi, ettei sitä voi PCR-menetelmällä mitata eli alle 40 kopioon millilitrassa verta.selvennä Muita syitä aloitukseen ovat esimerkiksi hyvin korkea viruskuorma tai jos korkeista auttajasolupitoisuuksista huolimatta kehittyy oireita kuten kuumetta, ripulia tai imusolmukkeiden turpoamista.
HIV-lääkitys perustuu aina useamman kuin yhden lääkkeen käyttöön. Käytännössä valitaan kolme tai neljä lääkettä. Yhden tai kahden lääkkeen käyttö johtaa viruksen muuttumiseen resistentiksi käytetyille lääkkeille.
Aloitusyhdistelmä
Lääkitys aloitetaan pääsääntöisesti kahdella nukleosidijohdannaisella (NRTI). Hyväksyttävän tehon saamiseksi tarvitaan kolmas lääke. Se on yleensä joko ei-nukleosidinen (NNRTI) käänteiskopioijaentsyymin estäjä tai proteaasinestäjä (PI) ritonaviirillä tehostettuna. Ritonaviiri parantaa proteaasinestäjien hyötyosuutta. Atripla on lääke, jossa on kolme lääkettä samassa kapselissa. Se otetaan vain kerran päivässä tyhjään mahaan, joten se voi olla hyvä aloitusvaihtoehto. Nykyään aloitetaan pääsääntöisesti tenofoviirin ja emtrisitabiinin yhdistelmällä. Tarvitaan myös kolmas lääke, esimerkiksi integraasinestäjä. Stribild on myös kerran päivässä otettava HIV-lääke. Siinä on kahta NRTI-lääkettä (tenofoviiri ja emtrisitabiini) ja integraasin estäjää (elvitegraviiri) sekä sen puoliintumisaikaa pidentämään kobisistaattia. Kolmen NRTI-lääkkeen yhdistelmää voidaan käyttää vain poikkeustilanteissa, jos potilas ei siedä muita lääkkeitä.
Kahden ei-nukleosidisen käänteiskopioijaentsyymin yhdistelmää ei suositella käytettäväksi lisääntyneen sivuvaikutusriskin vuoksi. Vaikutuksia ovat mm. ihottuma ja maksa-arvojen nousu. Näyttöä tämän yhdistelmän paremmasta kliinisestä tehosta ei ole.
Markkinoilla olevat lääkeyhdistelmät
| Kauppanimi | Lääkkeen nimet | FDA hyväksymispäivämäärä Yhdysvalloissa | |
|---|---|---|---|
| Trizivir | Abakaviiri + Tsidovudiini + Lamivudiini | 15. marraskuuta 2000 | Glaxo Smith Kline |
| Kaletra | Lopinaviiri + ritonaviiri | 15. syyskuuta 2000 | AbbVie |
| Epzicom (Yhdysvalloissa) Kivexa (Euroopassa) |
Abakaviiri + Lamivudiini | 2. elokuuta 2004 | Glaxo Smith Kline |
| Truvada | Tenofoviiri/emtrisitabiini | 2. elokuuta 2004 | Gilead Sciences |
| Atripla | Efavirentsi + tenofoviiri/emtrisitabiini | 12. heinäkuuta 2006 | Gilead Sciences ja Bristol-Myers Squibb |
| Complera | rilpiviriini + tenofoviiri/emtrisitabiini | 10. syyskuuta 2011 | Gilead Sciences ja Tibotec (Johnson & Johnson) |
| Stribild | elvitegraviiri + kobisistaatti + tenofoviiri/Emtrisitabiini | 27. elokuuta 2012 | Gilead Sciences |
Resistenssi
Jos virusmäärä nousee pitkäksi ajaksi yli mittausrajan ja potilaan hoitomyöntyvyys on varmistettu, on kyseessä resistenssi HIV-lääkkeitä kohtaan. Tällöin pyritään tekemään genotyyppinen resistenssimääritys. Lääkkeet, joille virus on tullut resistentiksi pyritään vaihtamaan mahdollisimman nopeasti pois, jotta vältytään ristiresistenssiltä eli siltä, että virus tulee vastustuskykyiseksi myös muille saman ryhmän lääkkeille. Usein joudutaan tällöin poikkeamaan peruslääkityksestä, ja tarvitaan uusiin lääkeryhmiin kuuluvia lääkkeitä kuten integraasinestäjiä tai fuusionestäjiä, koska niiden vaikutusmekanismi on täysin erilainen eikä ristiresistenssiä esiinny. Täytyy muistaa NNRTI-lääkkeiden pitkä puoliintumisaika, joten muuta lääkitystä on jatkettava vielä kaksi viikkoa ennen lääkkeen lopettamista. Ensimmäisen polven NNRTI-lääkitys pitäisi lopettaa mahdollisimman pian resistenssin kehittymisen jälkeen, koska jo yksi pistemutaatio riittää aiheuttamaan tälle lääkeryhmälle resistenssin. Toisen polven NNRTI-lääkeresistenssiin tarvitaan kaksi tai kolme mutaatiota ennen kuin teho lakkaa, mutta jos ensimmäisen polven lääkitystä jatketaan, voi kehittyä lisää mutaatioita eikä toisen polven lääkkeetkään enää tehoa.
Haitta- ja yhteisvaikutukset
HIV-lääkkeillä on monia haitta- ja yhteisvaikutuksia. Esimerkiksi AZT aiheuttaa usein neutropeniaa ja anemiaa. AZT aiheuttaa myös insuliiniresistenssiä Lipodystrofia tarkoittaa rasvakudoksen uudelleenjakautumista. Sitä aiheuttavat etenkin tymiinijohdokset eli tsidovudiini ja stavudiini. Munuaisiin ja maksaan kohdistuvia haittoja voi esiintyä ja siksi on syytä seurata maksa-arvoja ja kreatiinia. Didanosiini on tavallisin maksahaittojen aiheuttaja. Antiretroviraaleista etenkin d4T:n sekä AZT voivat aiheuttaa diabetestä ja insuliiniresistenssiä. Luustomuutoksia voi esiintyä HIV-positiivisilla, mutta on epäselvää missä määrin tämä johtuu itse infektiosta ja missä määrin antiretroviraaleista. Laktaattiasidoosi on HIV-lääkkeiden vakava, mutta harvinainen haitta. Sen oireet kehittyvät yleensä hitaasti. Se liittyy nukleosidijohdosten käyttöön. Stavudiinin (d4T) käyttö on suositeltu lopetettavaksi lähes kokonaan, koska se aiheuttaa paljon neuropatiaa, joka saattaa jäädä pysyväksi ja vaikeaksi, vaikka lääkitys lopetettaisiin. Integraasinestäjät näyttävät hyvin siedetyiltä. Tosin nekin voivat nostaa kreatiinia. Mäkikuismaa ei tule käyttää yhdessä HIV-lääkkeiden kanssa.
Kolesteroli ja sydänvaikutukset
Kolesteroliarvoissa voi tapahtua haitallisia muutoksia. Proteaasin estäjät nostavat sekä kolesteroli- että veren triglyseridipitoisuuksia. Myös efavirentsin, stavudiinin ja tsidovudiinin on eri tutkimuksissa todettu jonkin verran kohottavan lipidiarvoja. Nevirapiinin vaikutukset lipidiprofiiliin ovat sen sijaan todennäköisesti myönteisiä (mm. HDL-kolesteroli kohoaa). Antiretroviraaleihin liittyy jonkin verran lisääntynyt riski sairastua sydän- ja verisuonitauteihin. HIV-lääkeryhmistä lisääntynyt riski on liittynyt proteaasin estäjiin. On tärkeää kiinnittää huomiota potilaan muihin riskitekijöihin kuten tupakointiin, kohonneeseen verenpaineeseen, lipideihin ja vähäiseen liikuntaan. Statiineilla on yhteisvaikutuksia HIV-lääkkeiden kanssa. Pravastatiinia ja rosuvastatiinia voidaan kuitenkin yleensä käyttää. Joillekin potilaille kehittyy niin voimakas hypertriglyseridemia (>10 mmol /l), että se voi aiheuttaa haimatulehduksen.
Immunorekonstruktiivinen oireyhtymä
Immunorekonstruktiivisella oireyhtymällä tarkoitetaan tilaa, jossa potilaan immuunijärjestelmä on heikentynyt merkittävästi pitkälle edenneen HIV-infektion johdosta. Kun potilas aloittaa HIV-lääkityksen, immuunipuolustus alkaa nopeasti voimistua. Tämä saattaa aktivoida piilevän tulehduksen, elimistön alkaessa taistella sitä vastaan. Tällöin potilaalle voi ilmaantua oireita kuten kuumetta tai imusolmukkeiden turpoamista. Tilaa hoidetaan taudinaiheuttajan mukaan ja tarvittaessa kortikosteroideilla.
Ennaltaehkäisevä käyttö
HIV-lääkkeitä voidaan myös antaa terveelle henkilölle ennalta ehkäisemään HIV-infektiota, nk. pre-exposure prophylaxis (PrEP). Yhdysvalloissa on hyväksytty emtrisitabiini–tenofoviiri -yhdistelmä (Truvada) tartunnan ennaltaehkäisyyn. Henkilön altistuessa HIV:lle, säännöllisesti otettu ennalta ehkäisevä PrEP-lääkitys voi laskea riskiä sairastua jopa 96 %. Myös neulanpistostapaturmien jälkeen voidaan aloittaa ennalta ehkäisevä lääkitys. Äidin HIV-lääkitys muiden varotoimenpiteiden kanssa käytännössä pudottaa riskin synnyttää HIV-positiivinen lapsi alle yhteen prosenttiin.
Tulevaisuus
Uusia HIV-lääkkeitä kehitetään jatkuvasti, ja hoitotulokset paranevat jatkuvasti. Kuitenkaan parantavaa hoitoa tai rokotetta ei ole näköpiirissä. Yksi potilas on saatu paranemaan täysin luuydinsiirrolla, koska häneen siirrettiin luuydin ihmiseltä, joka on luonnostaan vastustuskykyinen HIV:tä vastaan.
Katso myös
Lähteet
- http://www.arvosta.fi/content.php?&id=265&mid=36 (Arkistoitu – Internet Archive)
- http://www.arvosta.fi/content.php?&id=252&mid=39&pid=44 (Arkistoitu – Internet Archive)
Viitteet
- ↑ How treatment works
- ↑ ARVOSTA (Arkistoitu – Internet Archive)
- ↑ Q&A: Antiretroviral drugs Friday, 24 October, 2003, 10:28 GMT 11:28 UK. BBC News. Viitattu 30.8. 2007. (englanniksi)
- ↑
- ↑ http://www.arvosta.fi/FI/HIV-l%C3%A4%C3%A4kehoidon%20vaihtaminen/ (Arkistoitu – Internet Archive)
- ↑ Positiiviset (Arkistoitu – Internet Archive)
- ↑ Roche
- ↑ (Arkistoitu – Internet Archive) Stribild
- ↑ Positiiviset: Varhaisempi HIV lääkitys vähentää kuolleisuutta (Arkistoitu – Internet Archive)
- ↑ http://www.arvosta.fi/content.php?&id=272&mid=38&pid=50 (Arkistoitu – Internet Archive)
- ↑ thebody.com
- ↑ AIDSMAP: First-line antiretroviral therapy has improved over time, meta-analysis shows
- ↑ http://www.ema.europa.eu/docs/fi_FI/document_library/EPAR_-_Summary_for_the_public/human/002574/WC500144275.pdf (Arkistoitu – Internet Archive)
- ↑ http://www.arvosta.fi/content.php?&id=272&mid=38&pid=50 (Arkistoitu – Internet Archive) ARVOSTA
- ↑ ARVOSTA (Arkistoitu – Internet Archive)
- ↑ http://www.fda.gov/ForConsumers/byAudience/ForPatientAdvocates/HIVandAIDSActivities/ucm118915.htm
- ↑ http://www.arvosta.fi/content.php?&id=266&mid=39&pid=45 (Arkistoitu – Internet Archive) ARVOSTA
- ↑ Medicinenet: azt
- ↑ a b http://www.arvosta.fi/FI/HIV-l%C3%A4%C3%A4kkeiden%20haittavaikutuksista/ (Arkistoitu – Internet Archive)
- ↑ a b ARVOSTA http://www.arvosta.fi/content.php?&id=252 (Arkistoitu – Internet Archive)
- ↑ Saver anti hiv-drugs replace staduvine (Arkistoitu – Internet Archive)
- ↑ http://www.ncbi.nlm.nih.gov/pubmed/22886031
- ↑ Hypericum perforatum (St John's Wort) - Recommendations for use
- ↑ http://www.duodecimlehti.fi/web/guest/arkisto?p_p_id=Article_WAR_DL6_Articleportlet&p_p_action=1&p_p_state=maximized&p_p_mode=view&p_p_col_id=column-1&p_p_col_count=1&viewType=viewArticle&tunnus=duo10027 HIV - tappavasta taudista krooniseksi sairaudeksi
- ↑ What is Immune Reconstitution Syndrome? (Arkistoitu – Internet Archive)
- ↑ HIViä estävä lääke hyväksytty Yhdysvalloissa
- ↑ http://www.terveyskirjasto.fi/xmedia/duo/duo93044.pdf
- ↑ HIV parani luuydinsiirrolla
